Некроз мягких тканей, который возникает при нарушении их питания, продолжительном давлении на какую-либо область тела, называют пролежнем. Патология развивается при ограниченной подвижности, плохом уходе, нарушении трофики и чувствительности тканей. Как правило, некроз обнаруживают в области лопаток, пяток, крестца — там, где костные выступы прилегают к коже. Методы лечения подбирают в зависимости от стадии некроза. Лечебный план разрабатывает врач.
Содержание
- Механизм возникновения
- Пролежни: стадии развития
- Методы профилактики
- Способы обработки и лечения
- В чем опасность пролежней?
- Обращайтесь к профессионалам
- Список литературы
Механизм возникновения
Каждая клетка организма человека нуждается в постоянном поступлении питательных веществ, воды, кислорода, удалении из нее продуктов жизнедеятельности. Кровь несет по капиллярной системе к клеткам необходимые ей вещества и уносит так называемые «отходы». Но капилляры при давлении на них перекрываются. Если человек находится в неподвижном состоянии довольно долго, недостаточное кровоснабжение участков, на которые оказывается давление, приводит к гибели клеток в этой области. В результате формируется пролежень.
К механическим факторам образования некрозов кожи относят сдавление сосудов и тканей, нарушение подвижности. Но существуют и определенные негативные физиологические факторы: анемия, снижение массы тела, недостаточное питание, наличие сопутствующих инфекций, поражение периферических нервов, спинного мозга. Как правило, пролежни появляются при сочетанном влиянии этих факторов.
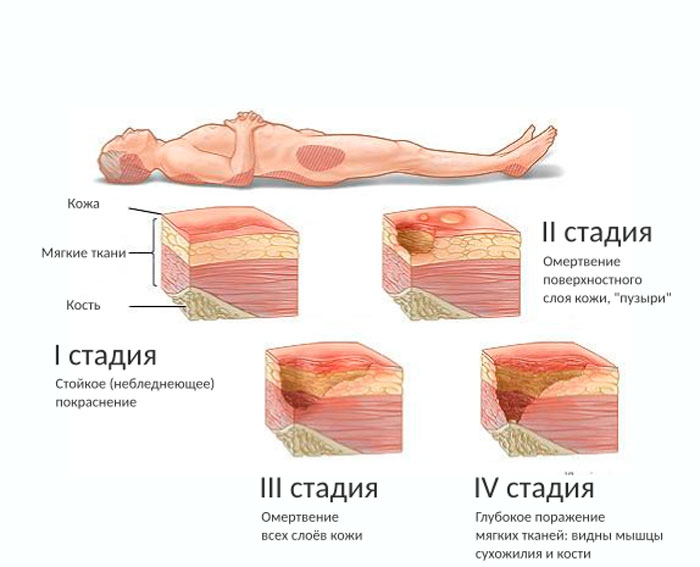
Пролежни: стадии развития
- Первая: при надавливании на пораженное место появляется покраснение, которое сразу исчезает. Это указывает на то, что негативный процесс пока не затронул микроциркуляцию кровяных сосудов.
- Вторая: после надавливания покраснение сохраняется. Это свидетельствует о том, что в области поражения есть отечность тканей, воспаление или микрососудистые травмы. На коже можно увидеть волдыри или другие повреждения. В данный момент пациент начинает испытывать боль.
- Вторая: кожа полностью повреждена, рана имеет четкие контуры, наблюдается отечность. Ее дно покрывают некротические массы желтого или красного цвета.
- Четвертая: наблюдается поражение подкожных тканей, жировой некроз. На дне раны может иметься черный некроз.
- Пятая: некротический процесс захватывает мышцы и их плотные оболочки — фасции. Болезнь поражает кости и суставы, приводит к появлению глубоких черных свищей.
Качественная обработка пролежней в самом начале их возникновения поможет избежать глубокого поражения тканей и добиться скорейшего заживления ран.
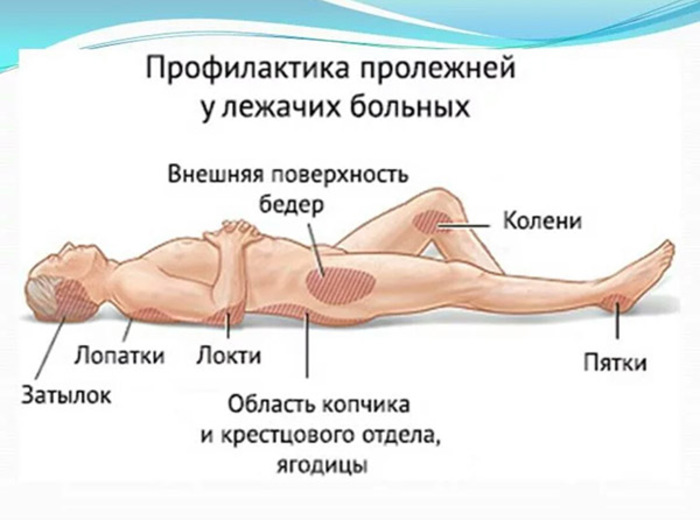
Методы профилактики
Чтобы избежать появления пролежней, нужно:
- исключить наличие складок, крошек на постели, продолжительный контакт тела с мокрыми простынями, нижним бельем;
- не использовать постельное белье с пуговицами, заплатками;
- обрабатывать салициловым или камфорным спиртом крестец и спину 1—2 раза в день;
- подкладывать под выступы костей круги из резины, обернутые мягкой тканью, специальные валики и подушки. При продолжительном нахождении пациента в инвалидном кресле подкладывать прокладки нужно под ступни, ягодицы, спину;
- по возможности приобрести специальную функциональную кровать, противопролежневый матрас;
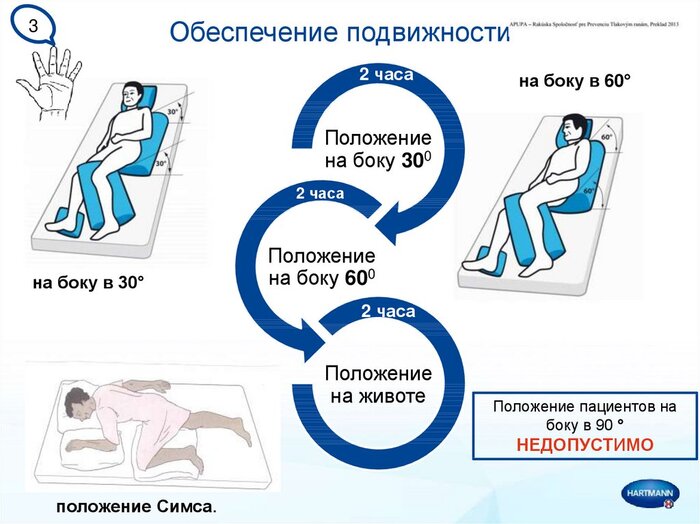
- каждые 2 часа или хотя бы несколько раз в день менять положение тела больного, стараясь не сдвигать, а приподнимать его, чтобы не травмировать кожу;
- пользоваться моче-, калоприемниками, памперсами, впитывающими простынями, прокладками при недержании мочи и кала;
- активизировать больного: присаживать на кровати, научить делать дыхательную гимнастику, заниматься лечебной физкультурой;
- регулярно ухаживать за кожей, не допускать продолжительного воздействия на нее мочи и кала.
При каждом изменении положения тела больного необходимо делать массаж, предварительно очистив кожу. Его технике обучает лечащий врач. Для усиления эффекта нужно применять специальные масла, болтушки или кремы. Движения должны быть плавными, осторожными, длительность сеанса — не менее 5 минут. Об активации обменных процессов в тканях говорит легкое покраснение кожи. В этот момент массаж нужно закончить. Важно не переусердствовать, чтобы не повредить кожные ткани.
В некоторых случаях массаж противопоказан. К ним относят:
- инфекционные заболевания;
- кожные заболевания, сопровождающиеся высыпаниями;
- туберкулез в открытой форме.
При первых признаках кожного некроза нужно смазывать пораженные участки 1—2 раза в сутки камфорным спиртом, раствором бриллиантового зеленого на спирту, проводить кварцевание.
Способы обработки и лечения
Для очищения и заживления пролежня может потребоваться не одна неделя, а порой и несколько месяцев. Иногда больным начинает казаться, что проблему вовсе нельзя решить, но это не так. Качественная обработка пролежней на дому, проведенная профессионалами, поможет избавиться от некротических масс, стимулировать процессы регенерации пораженных тканей.
Универсальной схемы терапии не существует, поэтому лечение для каждого пациента врач подбирает в индивидуальном порядке, учитывая стадию болезни, возраст больного, его общее самочувствие, наличие сопутствующих патологий.
Индивидуальная комбинация перевязочных, лечебных, уходовых средств позволяет справиться с проблемой. Чтобы их правильно использовать, нужны определенные знания и медицинское образование. Важно ежедневно уделять внимание терапии, выполнять все предписания врача. Это поможет добиться очищения и заживления уже имеющихся пролежней и не допустить появления новых ран.
При возникновении пролежней нужно сразу же обратиться за врачебной помощью. Врач должен контролировать очищение ран, следить за их заживлением. Ему необходимо минимум 1 раз в неделю производить осмотр больного. Если процессы очищения и заживления происходят не так, как ожидается, специалист может поменять схему терапии, принять решение о необходимости оперативного вмешательства. Самостоятельно подобрать правильные способы лечения невозможно.
Важно под наблюдением лечащего хирурга организовать:
- профилактические мероприятия;
- контроль за приемом назначенных лекарств;
- устранение причин, мешающих исчезновению ран;
- перевязки;
- очищение ран и удаление некротических масс;
- уход за раневой поверхностью;
- раннее обнаружение осложнений и их купирование;
- пластическое оперативное вмешательство для закрытия ран при необходимости.
На первой стадии нужно предупредить дальнейшее развитие негативного процесса, исключить появление новых пролежней. Главная задача — защита пораженных участков от давления, инфекции, различных повреждающих факторов. Важно использовать современные средства для защиты и питания кожи. Для профилактики измененные участки тела закрывают воздухопроницаемыми пленками из полиуретана.
На второй стадии требуется организация перевязок. Врач-хирург срезает отслоившийся эпидермис, очищает и промывает рану, подбирает для больного интерактивную повязку, стимулирующую процессы заживления. При ее подборе учитывают состояние раны, стадию заболевания, уровень и качество экссудации.
Когда заболевание переходит в третью, четвертую стадию, требуется хирургическое удаление омертвевших тканей, включая пораженные костные сегменты. После очищения пролежня наблюдается снижение выраженности симптомов интоксикации.
Благодаря оперативному вмешательству процесс очищения происходит намного быстрее, а значит, и рана начнет затягиваться более оперативно. Решение о полном иссечении всех омертвевших тканей принимает только хирург, поскольку такой метод терапии не всегда целесообразен. Он может привести к серьезному кровотечению.
После оперативного вмешательства и очищения раны на первый план выходит правильный уход за ней. Нужно создать влажную физиологическую среду, обеспечить абсорбцию отделяемого, предохранить раневую поверхность от высыхания. Во время грануляции и эпителизации тканей применяют специальные повязки и средства, ускоряющие процесс заживления.
Кроме того, для ускорения регенерации тканей и удаления обильно выделяющегося экссудата допустимо применять инновационные лечебные методы, к которым относят вакуум-терапию. При отсутствии заживления после очищения и перевязок врач принимает решение о закрытии раны посредством пластической операции.
В чем опасность пролежней?
Пролежни причиняют значительный дискомфорт больному. При неграмотном уходе, отсутствии лечения появляются грозные осложнения:
- гнойное воспаление кожи и расположенных поблизости суставов, при глубоком поражении — остеомиелит (воспаление костных тканей);
- инфицирование крови опасными бактериями, которые бурно размножаются в некротических массах;
- проникновение в рану личинок насекомых;
- кровотечение из поврежденных сосудов.
Такие осложнения, возникающие у ослабленного больного, могут значительно ухудшить его самочувствие, а иногда приводят к летальному исходу.
Обращайтесь к профессионалам
Если у близкого родственника появились пролежни, лечение на дому поможет с ними справиться. Важно регулярно проводить их обработку с обязательным соблюдением правил антисептики. Чтобы добиться желаемого эффекта, нужно иметь специальные знания не только об уходе за такими ранами, но и об инновационных средствах, предназначенных для борьбы с ними. Получить квалифицированную помощь в стационаре возможно, но это займет немало времени, к тому же для транспортировки обездвиженного больного придется вызывать специально оборудованный автомобиль. Его аренда стоит дорого. Намного выгоднее и удобнее пригласить нашего специалиста на дом. Он прибудет в заранее оговоренное время и качественно выполнит обработку кожных некрозов. Больной будет находиться в привычной, комфортной для него обстановке, сможет расслабиться. Благодаря этому манипуляция не причинит ему выраженного дискомфорта.
Наши преимущества:
- посещение больного в удобное для него и его родственников время;
- тщательная обработка пролежней и последующая перевязка;
- применение новейших медикаментозных средств для профилактики и лечения;
- подробная консультация специалиста по правилам лечения пролежней, помощь в грамотном подборе противопролежневого матраса, специальной кровати, подкладных кругов и иных приспособлений, облегчающих уход за больным.
Помните, что проще вовремя начать заниматься профилактикой, чем потом лечить уже появившиеся пролежни. Для недопущения их образования или качественной обработки кожных некрозов обратитесь к профессионалам. Они готовы прибыть к вам на помощь!
Список литературы
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов / РМЖ. 2015 г. №26.
- Басков А.В. Особенности хирургического лечения пролежней разной локализации / НИИ нейрохирургии им. академика Н.Н. Бурденко, Москва, 2002 г.
- Богачев В.Ю., Богданец Л.И., Кириенко А.И, Брюшков А.Ю., Журавлева О.В. Местное лечение венозных трофических язв. / Consilium Medicum. 2001 г., № 11.
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН. – 2007 г. – № 2.
- Кузин М.И. Костюченок Б.М. «Раны и раневая инфекция». Руководство для врачей / Москва. «Медицина», 1990 г.
- Микровибрационная энергетика и качество жизни / «Врач» №7 / 2014 г.






Отец после инсульта, нужно делать внутривенные уколы. Воспользовались услугами этой клиники. Медсестра приходила всегда в оговоренное время, а после укола еще некоторое время наблюдала за состоянием. Спасибо вам за помощь и внимание.
Поход к врачу – это испытание даже для здорового человека, что уж говорить о больном. В этом случае все просто и удобно. Врач приехал, осмотрел, прописал лечение. Никаких очередей, ожидания и хождения по кабинетам!
Сегодня найти клинику с качественным обслуживанием трудно. Мы воспользовались услугой, вызвав врача на дом. Скажу честно – приятно удивлены профессионализмом докторов и спектром услуг, в которых мы нуждались.
Советую обращаться к этим специалистам за любой помощью. Все быстро, профессионально. А если хотите, то и совершенно анонимно.
Сын повредил руку. Что там случилось, сказать можно только после рентгена. Мы воспользовались этой услугой. Приехали, сделали и в течение 30 минут мы получили не только снимок, но и расшифровку с рекомендациями, что делать дальше. Очень благодарны специалистам, которые у нас были!
У меня лежачая мама. Появились пролежни, с которым я бы сам не справился. Позвонил в клинику и вызвал медсестру. Пришла девушка, которая профи в своем деле – в этом я убедился! Все делала быстро, умело и очень осторожно. Добра вам, дорогие спасатели!
Мы уже не один раз пользовались услугами этой клиники. Весь персонал доброжелательный, квалифицированный и ответственный. Уже давно не ходим в поликлинику, разве только за официальным больничным.
Наш дедушка очень болен. Проблемы со стулом у него, а головная боль для всех нас. Как помочь родному человеку, если мы не умеем? Но как хорошо, что есть такая клиника. Профессионалы с большой буквы. Спасибо вам!
Много хороших слов сказано в адрес этих врачей. Здесь действительно работают профессионалы, для которых клятва Гиппократа – не пустой звук. Они помнят о ней и работают соответственно. Рекомендую!
Когда тебе плохо, начинаешь вспоминать всю услышанную информацию о тех, кто может срочно прийти на помощь. Здесь работают именно такие люди. Доктор приехал, осмотрел, назначил лечение, посоветовал, когда нужен контрольный осмотр. И все, и без проблем. Рекомендую.